Ernia discale e sciatica
Un dolore improvviso (e talvolta violento) alla schiena – ciò che frequentemente è descritto come “colpo della strega” – spesso accompagnato o seguito da una irradiazione del dolore alle natiche e/o ad una gamba (sciatica) è causato spesso da una ernia del disco o semplicemente da una sua protrusione.
In altri casi il dolore insorge lentamente, senza poter identificare un preciso momento di inizio.
Il dolore lombare può raggiungere l’arto inferiore seguendo localizzazioni differenti a seconda della “radice” del nervo sciatico interessato.
Può esserci un’irradiazione prevalentemente posteriore (radice L5-S1), prevalentemente laterale (radice L4-L5) o prevalentemente anteriore (radice L3-L4).
Altre cause di dolore sciatico statisticamente meno frequenti dell’ernia del disco, sono la stenosi vertebrale, la compressione della radice nervosa da osteofiti di origine artrosica, la spondilolisi-spondilolistesi.
Struttura anatomica
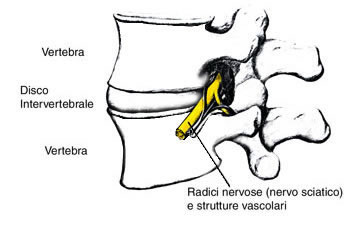
La colonna vertebrale è costituita da una serie di vertebre (strutture ossee) poste una sull’altra a formare una sorta di albero.
Ogni vertebra è separata dall’altra per mezzo di un disco intervertebrale, struttura costituita da un nucleo interno (in forma di gel deformabile) e un anello fibroso-elastico esterno che circonda il nucleo stesso.
La funzione del disco intervertebrale è quella “ammortizzante” e di facilitazione per un buon movimento della colonna vertebrale.
Le parti ossee posteriori della vertebra delimitano uno spazio vuoto, che sovrapposto agli stessi spazi delle vertebre sopra e sottostanti, formano il canale vertebrale.
Entro il canale vertebrale passano il midollo spinale e altre radici nervose.
La rottura dell’anello fibroso e la conseguente fuoriuscita o sporgenza del nucleo del disco (ernia) causa compressione e sofferenza dei nervi (nervo sciatico in particolare.
In alcuni casi il nervo sciatico può essere infiammato anche senza l’evidenza di un’ernia all’indagine diagnostica, ma semplicemente per la fuoriuscita, tramite fissurazione del disco, di sostanze chimiche irritanti per il nervo.
Cause di lesione discale
La rottura (ernia o fissurazione) del disco può essere dovuta a “invecchiamento” dello stesso con perdita di elasticità dell’anello fibroso esterno.
Ciò avviene più spesso tra i 30 e i 50 anni, quando il volume del nucleo discale è ancora normalmente idratato. Successivamente diminuisce la frequenza di malattia a causa della lenta disidratazione del disco e quindi per la minor pressione esercitata sulla parete esterna del disco stesso.
Le lesioni discali, oltre che da una debolezza intrinseca e individuale del disco intervertebrale, sono favorite da fattori esterni di non trascurabile importanza:
– posture e movimenti scorretti reiterati che causano eccessiva sollecitazione discale
– obesità
– sollevamento improvviso di un oggetto più o meno pesante
Diagnosi
– L’anamnesi (storia dell’insorgenza ed evoluzione del dolore) raccolta dal vostro medico, comprese informazioni riguardanti l’attività lavorativa o sportiva, presenza di sintomatologia o semplicemente di uno stile di vita che possa essere responsabile di una compromessa funzione della colonna vertebrale (ore di sonno insufficienti, alimentazione scorretta, disturbi metabolici che possano influire sull’insorgenza della sindrome lombare). Infine presenza di disturbi viscerali che possano dare irradiazione dolorosa.
– Visita medica indirizzata a valutare la funzionalità del nervo sciatico: riflessi nervosi agli arti inferiori, valutazione del cammino sulle punte o sui talloni, valutazione della forza contro resistenza alla flessione dorsale del piede, ecc., valutazione della forza muscolare di flessori ed estensori del rachide, e così via.
– Valutazione strumentale della composizione corporea con tecnica non invasiva BIA clinica e della funzionalità-equilibrio del sistema nervoso autonomo (simpatico e parasimpatico), variabilità della frequenza cardiaca e altre informazioni correlate a stress, infiammazione cronica e indici generali di salute, tramite tecnica PPG.
– Valutazione posturale statica, dinamica e dell’equilibrio
– Una semplice radiografia (Rx del rachide lombo-sacrale) può individuare anomalie osteo-articolari congenite o acquisite quali ad esempio deformazioni artrosiche, curve scoliotiche, spondilolisi-spondilolistesi ecc.
– Indagini neuro-radiologiche come la TAC (tomografia assiale computerizzata) o la RMN (risonanza magnetica nucleare) possono studiare più approfonditamente le parti anatomiche molli, come i dischi intervertebrali e i nervi.
– Una EMG (elettromiografia), con la quale si misura l’attività elettrica del muscolo, può anche essere necessaria per individuare se e quale è il danno muscolare o nervoso.
Trattamento
Nella maggior parte dei casi è sufficiente un trattamento conservativo.
– Nella fase acuta si può risolvere gran parte del dolore con un’azione locale di terapia manuale e terapia infiltrativa o microinfiltrativa preferibilmente con farmaci low dose (omeopatici-omotossicologici). Talvolta è necessario associare farmaci analgesici-antiinfiammatori e/o miorilassanti, ed eventualmente applicazione di ghiaccio per 20′, più volte al giorno nelle primissime fasi. Un breve periodo di riposo dalle attività più faticose per la schiena sarà senz’altro utile.
Il riposo assoluto, tuttavia, non ha influenza sul dolore e lo stato funzionale immediato, né a distanza sulla persistenza della sintomatologia o sulla necessità di intervento chirurgico.
– Neuro-agopuntura su punti personalizzati e punti di agopuntura classica possono ridurre lo stato censivo muscolare lombare causa di buona parte del dolore ed anche del dolore neuropatico irradiato verso l’arto inferiore.
– Può essere utile, solo come supporto ai precedenti interventi, l’applicazione di taping (o kinesio-taping), ovvero un cerottaggio elastico secondo necessità specifica.
– In fase subacuta e cronica sono utili le manipolazione vertebrali. Un buon controllo di posture e movimenti per una corretta gestione ed economia del rachide (back school) ed una serie di esercizi specifici improntati in studio ed eseguite poi a domicilio quotidianamente sono fondamentali.
– Riduzione della sintomatologia algica locale può essere ottenuta anche con cicli di terapia fisica classica, come laserterapia, tecarterapia, elettroterapia antalgica-decontratturante, come correnti interferenziali o tens.
Balneoterapia calda (ad esempio piscina termale) con azione decontratturante e antalgica può ulteriormente essere d’aiuto.
NB. i cortisonici assunti per via orale non sono raccomandati per il trattamento della lombalgia acuta o della sciatica, sia per i potenziali gravi effetti collaterali, sia per la mancanza di prove del loro beneficio (linee guida internazionali).