Aspetti generali
La fibromialgia (FM) è una malattia cronica stimata per frequenza, in Italia, tra il 2 e l’8%, ma sicuramente sottostimata … per scarsa conoscenza.
Gli stessi criteri di diagnosi e trattamento sono più volte cambiati negli anni in relazione ad una rapida evoluzione delle conoscenze, specie nel campo delle neuroscienze, mentre le linee guida europee (e non), si aggiornano a “larghi intervalli”…
Nell’esperienza quotidiana, infatti, la terapia varia decisamente a seconda dello specialista consultato (del tipo di specializzazione del medico, dell’aggiornamento o della mancanza di una capacità di sintesi di aspetti che talvolta devono essere gestiti da più specialisti), generando duplicazioni di accertamenti diagnostici e peregrinazioni del paziente in cerca di diagnosi e cura efficace, che piuttosto raramente si raggiunge.
ln questo modo la terapia affronterà spesso solo alcuni degli aspetti, rimarrà cioè settoriale, riflettendo gli studi specialistici del medico in causa. E non andrà alla vera soluzione del problema.
Secondo quello che è l’approccio generale nel nostro studio medico, verrà fatta invece una valutazione multi-disciplinare, com’è nella nostra formazione, seguendo aggiornamenti e sviluppi “day by day”.
Sintomi principali e secondari
In FM i sintomi più caratteristici sono quelli muscolo-tendinei-fasciali.
Verrà considerato qui non solo l’aspetto muscolo-tendineo, proprio della classica riabilitazione ortopedica, ma altrettanto gli aspetti riguardanti le neuroscienze, endocrinologia, immunologia, metabolismo e nutrizione, tutti fattori che verosimilmente sono implicati e intrecciati tra loro nelle alterazioni della malattia.
Ciò che verosimilmente sta alla base di tutto è uno stato di stress cronico e/o di infiammazione sistemica cronica low grade (vedi infiammazione sistemica cronica low grade ) che determina un’alterazione dei meccanismi di “processamento” del dolore (asse HPA, attività SNA simpatico-vagale, alterazioni di aree cerebrali come l’amigdala, ippocampo ecc.), con scompensi e danni su vari sistemi, dal sintomo fatica al sonno, disturbi dell’umore, sintomi gastro-intestinali, ecc.
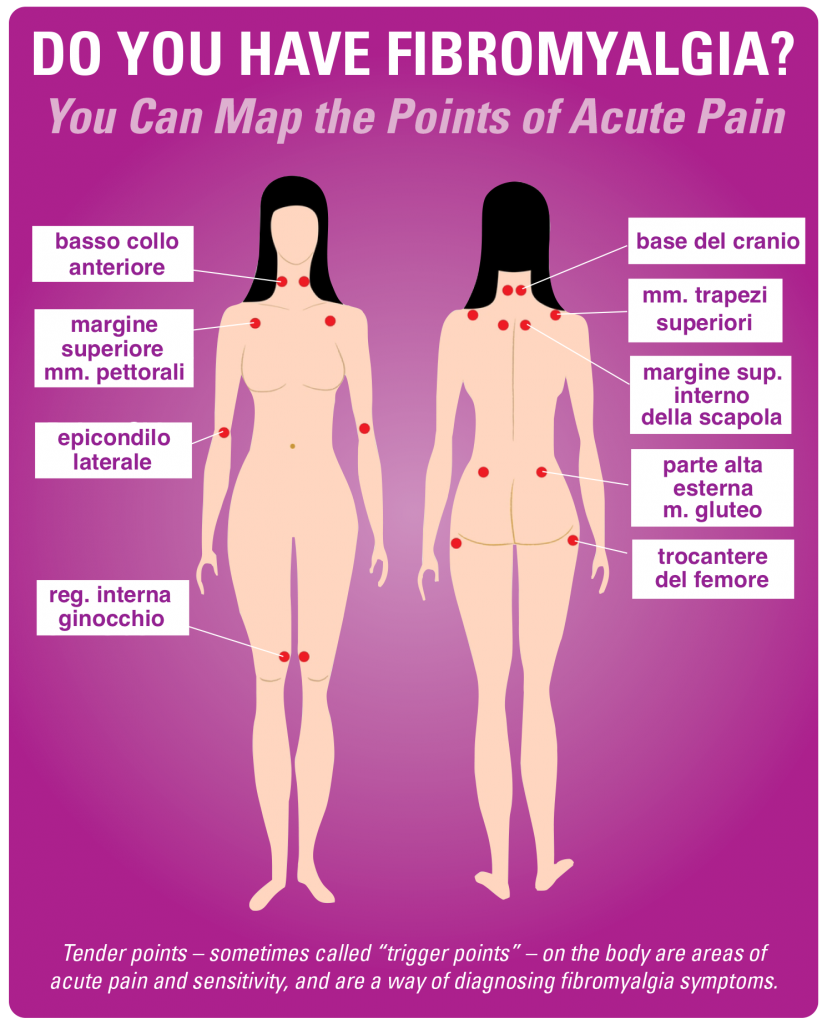
La mappa delle aree di dolore muscolare o tender-points è quella qui sotto raffigurata.
Non necessariamente tutte le aree sono presenti contemporaneamente nello stesso paziente, spesso sono migranti, altre volte diffuse o multifocali.
Altri potenziali disturbi presenti nella FM interessano altri “apparati”.
n.b. diversi tra i sintomi successivamente descritti, coincidono con quelli di altre due sindromi, potremmo dire “imparentate”, ovvero la CFS (Sindrome da fatica cronica), Me/CFS (encefalomielite mialgica) e la MCS (Sindrome da multisensitività chimica).
Tra i più frequenti sintomi non muscolari troviamo alcuni o numerosi tra questi disturbi:
Sintomi sistemici
Dolore sistemico / iperalgesia
Aumento di peso
Alterazioni della termoregolazione
Alterata sensitività chimica
Ipersensibilità ai farmaci
Sintomi “centrali”
Cefalea cronica, cefalea miotensiva, emicrania
Disturbi del sonno (insonnia, risvegli notturni, risveglio precoce, sonno non riposante)
Vertigini o instabilità posturale
Disturbi cognitivi
Disturbi della memoria
Brain fog (confusione mentale, ridotta concentrazione, disorientamento)
Fenomeni da sovraccarico sensoriale (ipersensibilità a luce, suoni, odori, sapori)
Ansia
Depressione
Sintomi muscolari (oltre ai più frequenti tender point)
Dolore miofasciale
Fatica cronica
Tensione, fascicolazioni o crampi muscolari
Sintomi articolari
Rigidità articolare mattutina
Disfunzioni dell’articolazione temporo-mandibolare
Dolori articolari migranti
Dolori toracici
Occhi
Disturbi della visione, visione offuscata, diplopia ecc.
Orecchie
Acufeni, ronzii, sensazione di tappo, instabilità posturale
Pelle
Orticaria, dermatite atopica
Apparato digerente
Nausea
Sindrome del colon irritabile
Apparato urinario
Cistite interstiziale, disuria, pollachiuria, minzione imperiosa, incontinenza “parziale”
Sistema riproduttivo
Dismenorrea, irregolarità mestruale
Cosa possiamo fare per combattere questa malattia?
Dalle informazioni ufficiali più aggiornate disponibili (ad es.le ultime Linee Guida Eular 2016 , vedi n. 136) ricaviamo che:
l’unica raccomandazione “forte” è a favore dell’attività fisica, anche se, si sottolinea, non esiste la possibilità di distinguere il tipo di attività più opportuna: di tipo aerobico o di rinforzo muscolare?
Gli studi di riferimento più recenti si riferiscono, tuttavia, ad un periodo tra 5 e 10 anni fa, sulla base dei quali è stata fatta una review nel 2014, e su questa, le ultime linee guida nel 2016…
Nel frattempo molto è stato sperimentato e scritto…
Io comunque confermo: non esiste, per la fibromialgia (sindrome che raggruppa numerose forme di distubi), un’attività fisica specifica valida per tutti.
Tuttavia non vuol dire che non si possa trovare la terapia efficace nel caso specifico!
Và valutata infatti la singola persona (non la malattia), la sua situazione fisiologica, patologica o borderline:
composizione corporea, VO2, potenza del sistema nervoso autonomo e prevalenza dell’attività del sistema nervoso simpatico piuttosto di quello parasimpatico… e influenza sullo stato infiammatorio, alterazioni funzionali e strutturali di aree cerebrali…
E’ necessaria una valutazione e un trattamento specifico per ogni persona!
Sembra evidente. In realtà si fa spesso il contrario e si ricerca una via semplice – una scorciatoia poco faticosa (succede anche per altre patologie, ad esempio la lombalgia cronica).
Spesso esistono i mezzi per risolvere i problemi: ci vuole però pazienza, costanza, continuo aggiornamento scientifico e individualizzazione del trattamento.
Nel nostro studio medico, sulla base delle personali alterazioni e disturbi, verrà combinata una multi-terapia personalizzata che può comprendere:
1) Alimentazione anti-infiammatoria e supplementazione per correggere eventuali scompensi della composizione corporea e metabolico-funzionali
2) attività fisica specifica (aerobica, di ipertrofia muscolare o mista, di tipo “touch”, ecc.)
3) regolazione degli stress cronici (psico-emotivi, ma non solo) con tecniche varie, ad es. il feedback respiratorio (secondo modalità personalizzate), mindfulness, ecc.
4) regolazione dello stile di vita favorente o inducente tali stress (sonno, ritmi cicardiani, abitudini di vita…)
5) interventi di supporto psico-fisico locali e strutturali (ad es. neuro-agopuntura, auricoloterapia, micro-infiltrazioni locali, osteopatia, manipolazioni, ter. miofasciale, ecc.) necessari e importanti – quindi 5° punto, ma non utimo – per ottenere la compliance del paziente e sostenerlo nel perseverare nel suo “cambiamento” attivo!
n.b. Solitamente non utilizziamo una terapia farmacologica (tranne eccezioni), approccio molto frequente invece nella pratica clinica corrente: le stesse LineeGuida Eular 2016 indicano i farmaci (antinfiammatori, antidepressivi, ansiolitici, ecc.) con raccomandazione “debole”, considerandoli prevalentemente sintomatici, con miglioramenti mai risolutivi, oltretutto gravati da effetti collaterali non trascurabili. E anch’io ne sono fermamente convinto.
MTH. Un viaggio risoluto verso la salute.
Chi si prende cura di te:
DOTT. PAOLO BORTOLOTTO medico fisiatra, responsabile di redazione del sito fkt.it (curriculum)
se vuoi conoscere meglio la mia attività e cosa ispira il mio lavoro clicca su questi links:
team, mission, phylosophy, nature & technology.

il mio lavoro in ambulatorio è in collaborazione con il
DOTT. MICHELE SARTO fisioterapista e posturologo (curriculum)





